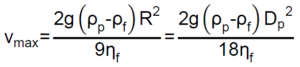La mascarilla higiénica
El 30 de enero de 2020 ante la propagación de la COVID-19 el Comité de Emergencias de la Organización Mundial de la Salud (OMS) llega a un consenso y declara que el brote por el nuevo coronavirus constituye una emergencia de salud pública de importancia internacional (ESPII). El 11 de marzo de 2020, la OMS profundamente preocupada por los alarmantes niveles de propagación de la enfermedad y por su gravedad, y por los niveles también alarmantes de inacción, declara que la COVID-19 puede caracterizarse como una pandemia1,2.
La pandemia provocada por la COVID-19 ha puesto de manifiesto la ambigüedad acerca del uso de mascarillas o/y máscaras como sistema de protección respiratoria, en parte debido, muy posiblemente, a la escasez de las mismas en los momentos críticos, por falta de previsión en la fabricación y adquisición de las mismas3.
Para paliar el problema, AFNOR publicó con fecha 27 de marzo de 2020 la guía gratuita «AFNOR SPEC S76-001-Masques barrières-Guide d’exigences minimales, de méthodes d’essais, de confection et d’usage», con los requisitos mínimos para la fabricación industrial y artesanal, los ensayos a realizar para garantizar la calidad de la «mascarilla barrera», los consejos de uso y mantenimiento de la misma, y los materiales preferidos, con dimensiones y tipos de bridas para su sujeción3.
AFNOR dejaba claro que la «mascarilla barrera» respondía a «un nivel de rendimiento menos ambicioso que el establecido a nivel europeo para las mascarillas quirúrgicas y máscaras FFP2». Su nivel de protección era más bajo, pero sin embargo real, si se acompañaba de las necesarias medidas de prevención (mantener una distancia de aproximadamente dos metros, lavarse las manos regularmente, usar pañuelos desechables, toser o estornudar en el codo o en un pañuelo desechable, y saludar sin estrechar la mano ni besar, entre otras). Estaba destinada al público en general, y en particular a cualquier persona sana y asintomática, recalcaba que la «mascarilla barrera» no era un producto sanitario (PS) en el sentido del Reglamento UE/2017/745, ni un equipo de protección individual (EPI) en el sentido del Reglamento UE/2016/425″3.
Poco después, a principios del mes de abril, el Gobierno español establecía en las especificaciones «UNE 0064-1. Mascarillas higiénicas no reutilizables. Requisitos de materiales, diseño, confección, marcado y uso. Parte 1: Para uso en adultos», «UNE 0064-2. Mascarillas higiénicas no reutilizables. Requisitos de materiales, diseño, confección, marcado y uso. Parte 1: Para uso en niños» y «UNE0065 Mascarillas higiénicas reutilizables para adultos y niños-Requisitos de materiales, diseño, confección, marcado y uso», los requisitos mínimos que debían cumplir las denominadas «mascarillas higiénicas»3.
El Gobierno indicaba que esta mascarilla higiénica estaba destinada a personas adultas, sin síntomas, que no fueran susceptibles de utilizar mascarillas quirúrgicas, ni máscaras filtrantes de protección contra partículas, según las medidas establecidas en el documento técnico «Prevención y control de la infección en el manejo de pacientes con COVID-19» del Ministerio de Sanidad4.
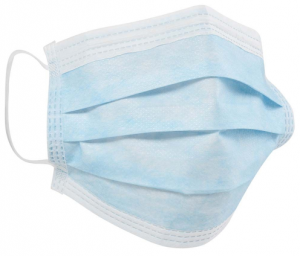
Según definen las especificaciones citadas, la mascarilla higiénica es un producto que cubre la boca, nariz y barbilla, y está provista de un arnés de cabeza que puede rodear la cabeza o sujetarse en las orejas. Deben estar hechas con materiales filtrantes adecuados que permitan la respiración garantizando un ajuste adecuado con la cara, y en contacto con la piel del usuario no deben presenten riesgos conocidos de irritación o efectos adversos para la salud3.
Las mascarillas higiénicas fabricadas con los materiales y los métodos de confección indicados en las especificaciones mencionadas se deben ensayar con respecto a los métodos de ensayo de la norma EN 14683:2019+AC:2019, «Mascarillas quirúrgicas -Requisitos y métodos de ensayo», norma que se aplica a las mascarillas quirúrgicas como tales:
|
|
Mascarillas quirúrgicas |
Mascarillas higiénicas no reutilizables |
Mascarillas higiénicas reutilizables |
||
|
Ensayo |
Tipo Ia |
Tipo II |
Tipo IIR |
|
|
|
Eficacia de filtración bacteriana (BFE), (%) |
≥ 95 |
≥ 98 |
≥ 98 |
≥ 95 |
≥ 90 |
|
Respirabilidad (Presión diferencial) (Pa/cm2) |
< 40 |
< 40 |
< 60 |
< 60 |
< 60 |
|
Presión de resistencia a las salpicaduras (kPa) |
No requerido |
No requerido |
≥ 16,0 |
|
|
|
Limpieza microbiana (ufc/g) |
≤ 30 |
≤ 30 |
≤ 30 |
|
|
|
a Las mascarillas de tipo I se deberían utilizar solamente para pacientes y otras personas para reducir el riesgo de propagación de infecciones, particularmente en situaciones epidémicas o pandémicas. Las mascarillas de tipo I no están previstas para ser utilizadas por profesionales sanitarios en un quirófano o en otro entorno médico con requisitos similares. |
|||||
Además las mascarillas higiénicas reutilizables deben aguantar al menos 5 ciclos de lavado y secado manteniendo sus prestaciones3.
Recordemos que tanto las máscaras de filtración (N95, FFP2, KN95, etc.), como las mascarillas quirúrgicas e higiénicas son elementos de protección (producto sanitario o elemento del EPI), y no elementos de prevención. Cuando ya se han aplicado las otras dos medidas de protección (la mayor distancia posible y el menor tiempo de exposición), solo queda la barrera (máscaras o mascarillas, gafas, guantes, traje, botas, etc.). El lavado de manos, el toser en el codo, el usar pañuelos desechables, el no tocarse los ojos, la nariz o la boca, etc., son medidas preventivas que deben seguirse por todos los individuos, usen o no máscaras o mascarillas, y sean o no personal interviniente o público en general5.
Entre marzo y mayo de 2020 la recomendación sobre si el público en general debía o no utilizar mascarillas fue variando, pasándose de recomendar que no sean usadas por el público en general y que sean solo para uso del personal sanitario e interviniente y de los infectados por COVID-19, a recomendar de su uso al menos en el transporte público y en los lugares cerrados5.
El 29 de junio de 2020, durante una rueda de prensa, el director del Centro de Coordinación de Alertas y Emergencias Sanitarias (CCAES), Fernando Simón, calificaba de «egoístas» a las mascarillas FFP2, pues protegerían a quienes las usan y se preocuparían poco de los demás, y añadía que protegerían también de infectar a otros, pero no tanto como las quirúrgicas. Para mayor aclaración, el 21 de enero de 2021, en otra rueda de prensa, resaltaba que «Cuando es una persona la que lleva la mascarilla y se tiene que proteger a sí misma, la más eficaz es la FFP3»6,7.
No acaba aquí el caos sobre las mascarillas, algo más de un año después de que el coronavirus llegase a España, aún continúa el debate en torno a cuál es la mejor opción para protegerse del virus: las mascarillas higiénicas, las mascarillas quirúrgicas o las máscaras de filtración (N95, FFP2, KN95 y similares). Las indicaciones del Ministerio de Consumo siguen siendo las mismas, dado que recomienda las mascarillas higiénicas para la población «sana» (y los asintomáticos y pre-asintomáticos se considerarían «sanos»); las mascarillas quirúrgicas para los positivos, sintomáticos o asintomáticos de COVID-19, y las máscaras de filtración (elementos del EPI) para quienes cuiden o estén en contacto con personas sintomáticas o positivos por COVID-19.
La «ausencia de evidencia» acerca de si las mascarillas higiénicas y quirúrgicas utilizadas por usuarios sanos les protegen del COVID-19 «no es evidencia de que tal protección no exista». Resulta obvio que si se siguen las tres medidas de protección, y por este orden, distancia, tiempo de exposición y barrera10, se disminuye el riesgo asociado a cualquier tipo de peligro. El sentido común dice que las mascarillas higiénicas, las mascarillas quirúrgicas, y las máscaras de filtración (N95, FFP2, KN95 y similares), etc., utilizadas correctamente protegen, y tanto más cuanto más eficiente sea su filtración, a todos aquellos que las utilizan, y en mayor medida si todo el mundo las utiliza. Recuerde que las máscaras y mascarillas no preguntan al virus si entra o sale.
En relación al empleo de mascarillas y de máscaras de filtración (N95, FFP2, KN95 y similares) es importante no solo que tengan una buena eficacia de filtración (frente a partículas o bacterias) y una buena respirabilidad (baja presión diferencial), sino también que el usuario consiga con ellas un buen ajuste facial, para lo cual, por ejemplo, deberá colocársela correctamente, hacer uso del clip nasal y no llevar barba11.
Las pantallas protectoras no han recibido mucho interés durante esta pandemia, y sin embargo son duraderas, fáciles de limpiar y se pueden reutilizar, y evitan que el usuario se toque la boca, la nariz y especialmente los ojos, eliminando así una posible vía de transmisión del SARS-CoV-2. Las pantallas protectoras podrían incluirse como un elemento de protección adicional contra el SARS-CoV-2 y como una posible alternativa de protección facial para ciertas personas (niños, discapacitados o personas que no pueden utilizar máscara). Un estudio experimental reciente de Wendling y col. revela que el uso tan solo de una pantalla protectora por parte del usuario receptor de un aerosol reduce significativamente la cantidad recibida de partículas, en comparación con la cantidad recibida cuando dicho usuario receptor solo usaba una máscara, incluso considerando tamaños de partícula pequeños (≤0,3 µm). Cuando el usuario emisor también usaba una pantalla protectora o una máscara, la protección conjunta (emisor+receptor) resultaba más eficiente que cuando sólo el receptor usaba protección. Esta protección conjunta o doble protección consigue una reducción de partículas del 98% para las pantallas protectoras y del 97,3% para las máscaras12.
En ausencia de datos que demuestren que lo anteriormente mencionado es falso, la OMS, el Centro Europeo para la Prevención y el Control de las Enfermedades, el Ministerio de Sanidad español, y los «expertos» del Centro de Coordinación de Alertas y Emergencias Sanitarias deberían haber lanzado desde un principio un mensaje claro e inequívoco, indicando:
- que el virus puede transmitirse por gotas o aerosoles, al respirar, hablar, cantar , toser o estornudar,
- que las gotas y aerosoles permanecen cierto tiempo activos y pueden contaminar las superficies e inhalarse,
- que es importante mantener la mayor distancia posible (mejor más de 2 metros) y exponerse al contagio el menor tiempo (no salir del domicilio),
- que todo el mundo debe utilizar siempre, y sobre todo en lugares cerrados, la mayor protección posible (mejor FFP2, que mascarilla higiénica, y una bufanda mejor que nada),
- que siempre se deben seguir además las medidas de prevención recomendadas, como el frecuente lavado de manos, el toser en el codo o en un pañuelo, el no tocarse los ojos, la nariz o la boca, el empleo de guantes, la limpieza de superficies de contacto, la limpieza de la suela de los zapatos, etc.
Resulta increíble que a punto de cumplirse un año desde la declaración de la pandemia los «expertos» en emergencias sanitarias, que se supone tienen como objetivo prioritario en sus actuaciones el evitar la epidemia o la pandemia, limitar su propagación y acabar finalmente con la misma, no tengan todos ellos un discurso claro.
Si lo importante es evitar una pandemia y sus consecuencias lo que nunca debería haberse hecho es:
- que sin conocer a fondo la COVID-19, informar de que será algo leve, que no va a extenderse más allá de unos cientos de casos,
- que sin medios de protección disponibles para todo el mundo (mascarillas y máscaras), en vez de reconocer la falta o escasez de las mismas, dejar entrever que son innecesarias e incluso inconvenientes, para con el paso del tiempo hacerlas finalmente obligatorias10,
- que para promover el uso preferente de determinados medios de protección, se confunda al usuario sobre la eficacia de filtración de los diferentes medios de protección, dado que, en igualdad de condiciones, los más eficientes protegen más, independientemente de si el usuario está sano, está contagiado, es asintomático, es médico o es pensionista.
CWA-17553, de la mascarilla higiénica al cobertor facial comunitario13
El acuerdo del grupo de trabajo CEN CWA 17553:2020 se elaboró siguiendo la decisión BT 034/2020 del Panel Técnico «Covid-19 Establecimiento de un taller del CEN para cobertores faciales comunitarios», atendiendo a la carta de la CE remitida al CEN en fecha 2020-05-12 solicitando el desarrollo de un producto de normalización europeo para los cobertores faciales comunitarios basado en especificaciones existentes a nivel nacional, fácil de implementar, con información clara para los usuarios, de acceso gratuito para un sector de la población lo más amplio posible y explícitamente diferente de las normas aplicables a Equipos de Protección Individual y Productos Sanitarios.
Los cobertores faciales comunitarios (CFC, en inglés Community Face Coverings) están previstos para utilización por personas que no muestran ningún síntoma clínico de infección vírica ni bacteriana, y que no entran en contacto con personas que muestran tales síntomas (En España estos cobertores faciales comunitarios son las denominadas mascarillas higiénicas). Los cobertores faciales comunitarios no son adecuados para niños menores de 3 años. Se recomienda que los niños con edades comprendidas entre 3 años y 12 años estén supervisados mientras llevan puesto el cobertor facial comunitario. Los criterios para la edad mínima pueden ser superiores dependiendo de las recomendaciones nacionales. Este cobertor facial comunitario minimiza la proyección de las gotitas respiratorias que contienen saliva, esputos o secreciones respiratorias cuando el usuario habla, tose o estornuda. Este cobertor facial comunitario puede también limitar la penetración en el área nasal y bucal del usuario de las gotitas respiratorias de origen externo sin declarar la protección del usuario. También impide que esta área del usuario entre en contacto con sus manos.
La guía europea CWA 17553:2020, que se asemeja mucho a la norma AFNOR sobre fabricación de mascarillas, «AFNOR SPEC S76-001», especifica los requisitos mínimos de funcionamiento para los cobertores faciales comunitarios. Se definen también los métodos de ensayo apropiados y se dan ejemplos de recomendaciones para su uso. Este documento define los niveles de filtración para los cobertores faciales comunitarios, correspondientes a la utilización definida por las autoridades nacionales. Este documento proporciona un respaldo para los productores potenciales de estos cobertores faciales comunitarios.
La guía europea CWA 17553:2020 resalta lo siguiente:
- ¡Los cobertores faciales comunitarios no están sujetos a una evaluación de la conformidad obligatoria por organismos notificados o laboratorios. Su diseño de acuerdo con las mejores prácticas aceptadas y el control de la calidad de producción sigue siendo responsabilidad del productor. El productor puede necesitar consultar a un laboratorio para verificar las prestaciones requeridas!.
- ¡Se tiene que destacar que los cobertores faciales comunitarios tendrán una eficacia máxima si se llevan puestos en contacto directo con la piel desnuda. Las barbas pueden reducir la eficacia de filtración por debajo de los límites especificados en este documento!.
- ¡Los cobertores faciales comunitarios especificados en este documento no se consideran productos sanitarios según se definen en la Directiva 93/42/CEE o en el Reglamento UE/2017/745, ni como equipo de protección individual (EPI) según se define en el Reglamento UE/2016/425!.
Los cobertores faciales comunitarios deben cubrir la nariz, la boca y el mentón y no deben incorporar ni válvula de inhalación, ni válvula de exhalación. Estarán hechos de una o múltiples capas de tela (tejida, tricotada o no tejida, etc.) con o sin película y poseerán un medio de sujeción ya sea para la cabeza o para las orejas.
El aire inhalado penetra en los cobertores faciales comunitarios principalmente a través del material y llega directamente a la región de la boca y la nariz. El aire exhalado se descarga directamente a través de la misma vía a la atmósfera ambiental.
Los cobertores faciales comunitarios puestos en el mercado cumpliendo con los requisitos de la guía europea CWA 17553:2020 se deben designar de la forma siguiente: «Cobertor facial comunitario CWA 17553:2020 o Designación de especificación nacional seguida de CWA 17553:2020.»
Los cobertores faciales comunitarios están previstos para ser reutilizables o desechables, recomendándose la utilización de material conocido como reciclable o compostable para reducir el impacto ambiental. Se deben diseñar y fabricar para cumplir los requisitos según sea para uso por adultos o por niños, y se deben envasar de forma que estén protegidos contra cualquier daño mecánico y cualquier contaminación antes de su uso. Los envases pueden contener una o más unidades a discreción del productor.
Los cobertores faciales comunitarios especificados como reutilizables deben soportar el número de ciclos de limpieza reivindicado por el productor (al menos 5 ciclos de limpieza) utilizando una temperatura de lavado mínima de 60 °C. Se recomienda la utilización de detergentes corrientes y no utilizar suavizantes para ropa y no deben lavarse en seco.
En cuanto a la eficacia de filtración del material, la guía europea CWA 17553:2020 considera dos niveles en base al ensayo de filtración empleando partículas de tamaño 3 ± 0,5 μm:
- nivel 90%, eficacia de filtración del material igual o superior al 90%,
- nivel 70%, eficacia de filtración del material igual o superior al 70%.
Los requisitos de la eficacia de filtración son aplicables tanto a materiales nuevos como a materiales que han sido sometidos al número de ciclos de limpieza para los que el productor reivindica que el cobertor facial comunitario sigue cumpliendo los requisitos.
El ensayo de eficacia de filtración se debe efectuar utilizando las normas europeas existentes (EN 13274-7:2019, EN 14683:2019+AC:2019, EN ISO 16890-2:2016, y EN ISO 21083-1:2018) o las metodologías disponibles basadas en la experiencia desarrollada a nivel nacional en los diferentes países (por ejemplo, en España, la especificación «UNE 0065 Mascarillas higiénicas reutilizables para adultos y niños. Requisitos de materiales, diseño, confección, marcado y uso».
La guía europea CWA 17553:2020 recomienda el uso de aerosoles con tamaño de partícula de 3 ± 0,5 μm de partículas sólidas (cloruro sódico, polvos de talco, dolomita, esferas de látex) o de partículas líquidas (dietilexilsebacato, aceite de parafina), con una velocidad de filtración de 6 ± 1 cm/s y una concentración inicial de al menos 40 partículas por cm3.
En cuanto a los requisitos de resistencia a la respiración y permeabilidad al aire, el material utilizado para el cobertor facial comunitario no debe sobrepasar los límites siguientes:
- Diferencia de presión del material igual o inferior a 70 Pa/cm2, que es aproximadamente equivalente a 80 l/s/m2 para una presión de vacío de 100 Pa, o
- Resistencia a la respiración:
- Resistencia a la inhalación de 2,4 mbar
- Resistencia a la exhalación de 3 mbar, o
- Permeabilidad al aire mayor o igual a 96 l/s/m2 para una presión de vacío de 100 Pa.
Para el ensayo de resistencia a la respiración y permeabilidad al aire se utilizará la norma EN 14683:2019+AC:2019, o la norma EN 13274-3:2001, o la norma EN ISO 9237:1995.
Busque, compare y compre14
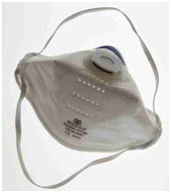
El propósito de las normas nacionales para las máscaras de filtración (N95, FFP2, KN95 y similares) y las mascarillas es proteger a los usuarios de las partículas y de los microorganismos, como por ejemplo del SARS-CoV-2. Además de la capacidad de filtrar partículas (eficacia de filtración), las normas también recogen la transpirabilidad (presión diferencial o respirabilidad), qué tan bien se ajusta la máscara a la cara del usuario (prueba de ajuste), el nivel de protección contra salpicaduras de líquido y algunos otros factores, aunque los dos primeros (eficacia de filtración y respirabilidad) son los más importantes y están muy relacionados con el tercero, el correcto ajuste facial de las máscaras de filtración o de las mascarillas.
Las máscaras de filtración (N95, FFP2, KN95 y similares) y las mascarillas quirúrgicas tienen diferentes propósitos y están aprobadas bajo diferentes protocolos de ensayo. Los máscaras de filtración (N95, FFP2, KN95 y similares) tienen un sello facial hermético y están diseñadas para proteger al usuario de las partículas de aerosol, mientras que las mascarillas quirúrgicas o médicas son holgadas y están diseñadas para bloquear las gotas que escapan de la boca y la nariz del usuario. Durante la pandemia de la COVID-19, se alentó al público a que utilizase mascarillas de tela, y para evaluar la eficacia de filtración de los materiales de tela solo existe la nueva guía europea CWA 17553:2020. Dado que las mascarillas de tela también funcionan bloqueando las gotas, los investigadores adaptaron algunos de las normas de mascarillas quirúrgicas y máscaras de filtración (N95, FFP2, KN95 y similares) para ensayar la tela utilizada en las mascarillas higiénicas.
Eficacia de filtración
La eficacia de filtración es una medida de la capacidad de la máscara para proteger al usuario de las partículas que se respiran a través del material del filtro. El ajuste es una medida de qué tan bien sella una máscara a la cara cuando se usa. Una máscara bien ajustada hace que el aire inhalado fluya a través del material del filtro, en lugar de a través de los espacios entre los bordes de la máscara y la cara. Una máscara con un buen ajuste protege al usuario de respirar partículas pequeñas, siempre que el material del filtro sea eficaz para ello. La transpirabilidad es una medida de lo difícil que es inhalar o exhalar aire limpio a través del material y comúnmente se expresa como una caída de presión a través del material. La barrera frente a fluidos es una medida de qué tan bien se evita que una salpicadura de fluidos peligrosos, por ejemplo, sangre, penetre el material y entre en contacto con el usuario. Hay otras cuestiones importantes a tener en cuenta en el diseño de las mascarillas y que no están directamente contempladas en las normas son la comodidad y la facilidad para la comunicación.
Compare correctamente la eficacia de filtración. La eficacia de filtración (EF) es una medida de la proporción de partículas que son interceptadas por la máscara, la mascarilla o el material. El enfoque general para determinar la eficacia de filtración es ensayar la máscara, la mascarilla o el material frente a un aerosol de partículas pequeñas que circula (atraviesa) con una cierta velocidad de flujo, y medir la concentración de partículas del aerosol antes y después de la máscara, mascarilla o material.
La relación entre la concentración de partículas antes y después de atravesar la máscara, mascarilla o material es la penetración:
Penetración (P) = (Cdespués/Cantes)×100
La eficacia de filtración (FE) es el complemento de la penetración:
Eficacia de filtración (FE) = 100 – P
El material de una mascarilla que presenta una eficacia de filtración (FE) del 95% bloqueará el 95% de las partículas, de modo que solo el 5% de las partículas atravesaría el material en la inhalación o en la exhalación de aire. No obstante es importante destacar que aunque la eficacia de filtración sea del 95%, la colocación incorrecta la máscara de filtración o de la mascarilla puede permitir la entrada adicional de aerosol de partículas a través de los bordes que no ajustan correctamente sobre la cara del usuario
La eficacia de filtración está influenciada por diversos factores, tipo de material utilizado en la fabricación, el tamaño y la forma de las partículas del aerosol de ensayo, la carga de las partículas, la velocidad del flujo de aire, la humedad, la temperatura y otros factores. El área de la sección transversal ensayada puede influir en la eficacia de filtración si el material no es uniforme o la velocidad de flujo del aerosol no es la misma en toda la superficie ensayada.
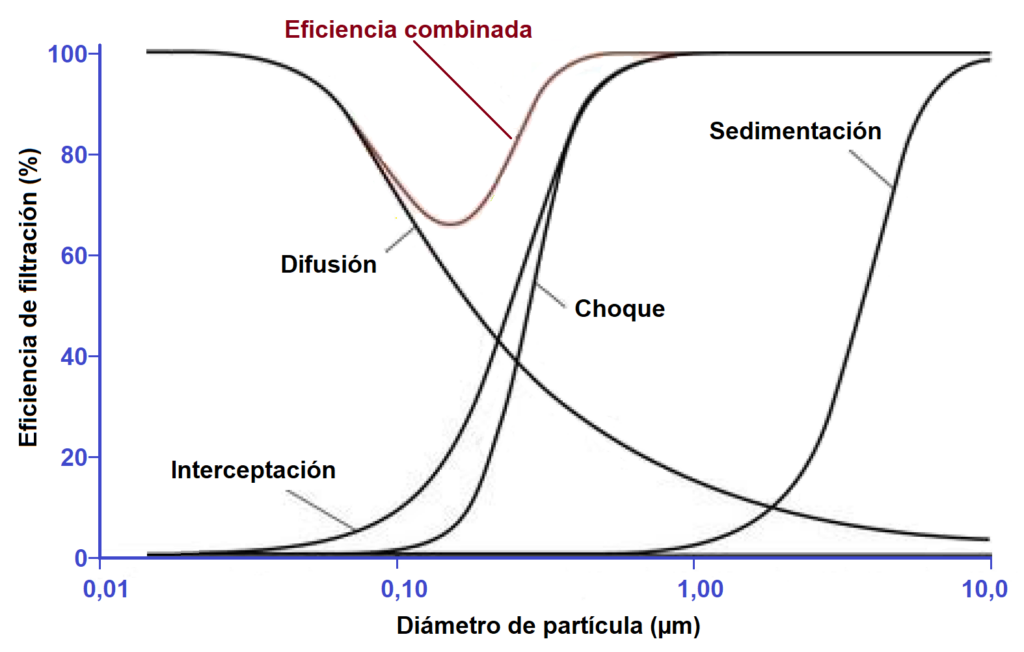
La eficacia de filtración de un material dado puede variar para partículas de diferentes tamaños y formas. Aunque el virus del SARS-CoV-2 tiene un diámetro de 60 a 150 nm, los virus se liberan del tracto respiratorio en gotitas más grandes de diferentes tamaños. Los materiales de filtración de las mascarillas son tanto mejores cuanto más grandes son las gotas. Las partículas de diámetro > 5 µm se eliminan o capturan mediante sedimentación o tamizado, ya que pesan demasiado y caen, o no pueden pasar a través de los orificios del filtro por tener un tamaño excesivamente grande. Las partículas > 1 µm quedan retenidas por un mecanismo de impacto por inercia consecuencia de no poder seguir las líneas de flujo del aire, y seguir por inercia una trayectoria recta que las hace impactar con las fibras del material filtrante. Las partículas entre 0,1 y 1,0 µm quedan retenidas mediante el mecanismo de interceptación, pues estas partículas aunque fluyen con las líneas de flujo del aire son suficientemente grandes como para sobresalir de las mismas y entrar en contacto con las fibras del material pasan junto a ellas. Las partículas más pequeñas, < 0,1 µm, son capturadas por difusión gracias al movimiento browniano que poseen, que las hace colisionar aleatoriamente con alguna fibra del filtro. Finalmente, algunos materiales de protección incorporan una capa electrostática que induce una carga en las partículas más pequeñas y permite que las partículas sean atraídas y capturadas por la capa electrostática. Con todos estos mecanismos funcionando simultáneamente, el tamaño de partícula más difícil de capturar, esto es, el tamaño de partícula más penetrante (MPPS), está en aproximadamente 0,3 µm (300 nm) para los materiales normales de filtración y algo menos, del orden de 0,1 µm para aquellos con propiedades electrostáticas.
Ejemplo de mecanismos de filtración por tamaño de partícula que demuestran MPPS (eficacia combinada) a aproximadamente 0,2 µm. (adaptado de https://aneskey.com/breathing-filters-humidifiers-and-nebulizers/)
Las normas para medir la eficacia de filtración (FE) utilizan una gran variedad de métodos. Cada norma especifica el tipo y tamaño de las partículas, la carga de las partículas, la velocidad del flujo del aire y el método de medición de las partículas. Algunas usan partículas monodispersas, esto es de un único tamaño, y otras usan partículas polidispersas, de diversos tamaños. Las partículas normalmente utilizadas son de NaCl, bacterias o perlas de látex. Algunas normas exigen informar de la eficacia de filtración para todas las partículas por debajo o por encima de un cierto tamaño (generalmente 0,3 µm) y algunas requieren informar de la eficacia de filtración para un tamaño de partícula específico (por ejemplo, 0,1 µm, 3,0 µm). La mayoría de las normas especifican partículas con carga neutralizada porque tienden a producir una eficacia de filtración más baja que las partículas cargadas. El caudal de flujo puede afectar la eficacia de filtración: los caudales de flujo más altos generalmente se asocian con eficacias de filtración más bajas. Estas diferencias en los métodos de medida conllevan que resulte difícil establecer comparaciones con materiales ensayados con diferentes normas. Además, es posible que las máscaras y los materiales no tengan cualidades uniformes, por lo que probar diferentes máscaras o diferentes partes de un material puede producir diferentes eficacias de filtración. Esta es la razón por la que el método NIOSH y algunas otras normas ensayan 20 máscaras de filtración. Finalmente, las normas tienen diferentes criterios para los umbrales de eficacia de filtración aceptables.
Métodos de ensayo para la eficacia de filtración
|
|
NIOSH 42CFR84 |
ASTM F2299 |
EN 149 EN 13274-7 |
EN 14683 |
CWA 17553 |
|
Partículas |
Aerosol polidisperso de NaCl de 0,3 µm de diámetro de masa media aerodinámica (MMAD) |
Aerosol monodisperso de látex de poliestireno (PSL) de 0,1 µm
|
Aerosol polidisperso de NaCl de 0,06 – 0,1 µm
|
Aerosol de bacterias de S. aureus de 3,0 µm |
Aerosol de 3,0 µm |
|
Carga de la partícula |
Sin carga |
Sin carga |
Sin carga |
Sin carga |
– |
|
Elemento ensayado |
Máscara de filtración completa R |
Muestra del material |
Máscara de filtración completa |
Muestra del material |
Muestra del material |
|
Caudal |
85 L/min |
28,3 L/min |
95 L/min |
28,3 L/min |
– |
|
Área ensayada |
150 cm2 |
100 cm2 |
150 cm2 |
– |
– |
|
Velocidad |
9,4 cm/s |
5 cm/s |
10,5 cm/s |
– |
6 cm/s |
|
Medición |
Masa, por dispersión de la luz |
Recuento, por dispersión de la luz |
Fotometría de llama |
– |
– |
Criterios para el ensayo de eficacia de filtración de partículas para las mascaras de filtración N95, FFP2 y KN95.
|
|
N95 (42CFR84) |
FFP2 (EN 149) |
KN95 (GB 2626-2006) |
|
Eficacia de filtración |
≥ 95% |
≥ 94% |
≥ 95% |
|
Partículas |
Aerosol polidisperso de NaCl de 0,3 µm de diámetro de masa media aerodinámica (MMAD) |
Aerosol polidisperso de NaCl de 0,06 – 0,1 µm |
Aerosol polidisperso de NaCl de 0,075 ± 0,020 µm |
|
Caudal |
85 L/min |
95 L/min |
85 L/min |
|
Ensayado por |
NIOSH |
Fabricante |
Fabricante |
|
Número de elementos ensayados |
20 |
9 |
15 |
|
Prueba de ajuste: fuga total hacia el interior |
No requerido |
≤ 8% |
≤ 8% |
La norma de la Unión Europea para pruebas y requisitos para mascarillas médicas (EN 14683:2019+AC:2019) es similar a los requisitos de la FDA para mascarillas quirúrgicas. Al igual que el método ASTM, existen tres niveles de barrera para las mascarillas faciales médicas etiquetadas por la UE: Tipo I, II e IIR. Los tres niveles difieren en los criterios de eficacia de filtración bacteriana (BFE), presión diferencial y protección contra salpicaduras. El tipo I requiere un BFE ≥ 95% y los tipos II y IIR requieren BFE ≥ 98%. Solo el tipo IIR requiere protección contra salpicaduras. Los tipos II y IIR están destinados a proteger al personal de los hospitales de los pacientes durante procedimientos quirúrgicos y de otro tipo. El tipo I es solo para pacientes y el público durante las epidemias. Los métodos de ensayo para BFE requieren un pre-acondicionamiento a 85% de HR y 21 °C durante 4 horas. Por lo demás, el método es similar a ASTM F2101.
Criterios ASTM para los 3 niveles de protección de las mascarillas quirúrgicas
|
|
ASTM nivel 1 |
ASTM nivel 2 |
ASTM nivel 3 |
|
Resistencia a los fluidos (mmHg) |
80 |
120 |
160 |
|
Eficacia de filtración (%) (PFE o BFE) |
≥ 95 |
≥ 98 |
≥ 98 |
|
Presión diferencial, (Pa/cm2) (8 L/min) |
< 50 |
< 60 |
< 60 |
|
Propagación de la llama |
Clase 1 |
Clase 1 |
Clase 1 |
Criterios europeos para los 3 niveles de protección de las mascarillas quirúrgicas
|
|
Tipo I |
Tipo II |
Tipo IIR |
|
Resistencia a los fluidos |
– |
– |
Sí |
|
Eficacia de filtración bacteriana (BFE) (%) |
≥ 95 |
≥ 98 |
≥ 98 |
|
Presión diferencial, (Pa/cm2) (8 L/min) |
< 40 |
< 40 |
< 60 |
El método de la EN 149:2001+A1:2009 es similar al método NIOSH para las máscaras de filtración N95 y especifica los requisitos mínimos de ensayo de ajuste, PFE y presión diferencial para tres clases de máscaras de filtración: FFP1, FFP2 y FFP3. El ensayo de ajuste, que no es requerido por el método NIOSH, se aplica a 10 usuarios mientras realizan diferentes ejercicios (por ejemplo, caminar, girar la cabeza, hablar, etc.).
Se evalúa una máscara de filtración en cada usuario empleando un aerosol de partículas de NaCl, midiendo la concentración de partículas dentro y fuera de las máscaras de filtración. Se utiliza el método EN 13274-7:2019. Se montan de manera estanca las máscaras de filtración y se ensayan (9 unidades) frente a un aerosol polidisperso de NaCl con una distribución de tamaño medio entre 0,06 y 0,1 µm (desviación típica entre 2,0 µm y 3,0 µm) usando un caudal de 95 L/min.
Criterios europeos para las máscaras de filtración FFP1, FFP2 y FFP3 (EN 149)
|
|
FFP1 |
FFP2 |
FFP3 |
|
Fuga hacia el interior total, (%) |
< 25 |
< 11 |
< 5 |
|
Eficacia de filtración con NaCl, (%) |
> 80 |
> 94 |
> 99 |
|
Presión diferencial – inhalación, (Pa), a 95 mL/min |
210 |
240 |
300 |
|
Presión diferencial – exhalación, (Pa), a 160 mL/min |
300 |
300 |
300 |
La nueva guía europea CWA 17553:2020 (similar a la norma AFNOR S76-001) utilizada en la evaluación de la eficacia de filtración de las telas empleadas para fabricar mascarillas para el público en general contempla 2 niveles de eficacia de filtración para aerosoles con partículas de 3 µm de tamaño:
-
- Nivel 90%: FE ≥ 90%
- Nivel 70%: FE ≥ 70%
En el anexo B de la guía europea CWA 17553:2020 se enumeran varios métodos para probar la eficacia de filtración, incluidos en la EN 13274-7:2019 y la EN 14583:2019+AC:2019. El método recomendado utiliza aerosoles polidispersos o monodispersos con partículas principalmente de 3 µm con una velocidad de flujo de aire de 6 cm/s. No se especifica el área de la sección transversal del material a ensayar. Se ensayan los tejidos nuevos y los que han pasado por varios ciclos de limpieza. Esta guía prueba de manera efectiva la eficacia de filtración de partículas del tamaño aproximado de las gotitas respiratorias exhaladas mientras se habla. Por lo tanto, puede ser la mejor manera de probar materiales a partir de los cuales hacer máscaras para proteger la salud pública al limitar la exhalación de gotitas infecciosas de individuos infectados pero no sintomáticos durante interacciones comunes, como una conversación.
Presión diferencial – respirabilidad – transpirabilidad
Para ser eficaz, una máscara debe filtrar las partículas y permitir que la persona respire con facilidad. La facilidad para respirar a través de un respirador o mascarilla se mide típicamente por la presión diferencial (por ejemplo, ΔP o caída de presión). El enfoque general para medir la presión diferencial es colocar el material en el medio de un tubo largo de modo que el aire que se mueve a través del tubo tenga que pasar a través del material. Mientras se sopla o aspira aire a través del tubo a una velocidad de flujo de aire específica, la presión del aire se mide simultáneamente en ambos lados del material. La diferencia entre las presiones medidas en cada lado del material es la presión diferencial. Una presión diferencial baja ocurre cuando el aire puede pasar fácilmente a través del material, mientras que se produce una presión diferencial alta cuando es más difícil que el aire pase a través del material. Una máscara con una presión diferencial baja es más fácil de respirar que una con una presión diferencial alta.
Las normas y métodos de ensayo experimentales para medir la presión diferencial pueden diferir en el caudal volumétrico (L/min), en la velocidad del flujo de aire (cm/s) y en el área de la sección transversal del material ensayado (cm2). Estas diferencias pueden afectar la presión diferencial medida, por lo que las comparaciones entre normas o estudios son difíciles si no se utilizan los mismos parámetros.
-
- Para un determinado caudal volumétrico a medida que aumenta el área de la sección transversal del material ensayado, disminuye la velocidad del flujo de aire y disminuye linealmente la presión diferencial.
- Para una determinada velocidad de flujo de aire no se espera que el área de la sección transversal del material ensayado cambie sustancialmente la presión diferencial, ya que tanto la velocidad como la presión del flujo de aire están normalizadas en función del área. No obstante la falta de homogeneidad en el flujo (no laminar) o la falta de homogeneidad en el material pueden dar lugar a pequeñas diferencias en la presión diferencial cuando cambia el área de la sección transversal.
- Para una determinada velocidad de flujo de aire la presión diferencial aumenta al añadir capas del mismo o de diferentes materiales.
Las normas para máscaras de filtración (N95, FFP2, KN95 y similares) generalmente expresan presión diferencial en unidades de Pa, mientras que las normas para materiales de mascarillas quirúrgicas usan Pa/cm2. La presión por unidad de área (Pa/cm2) carece de significado físico.
Hay una serie de normas que definen los métodos de medición y los criterios de rendimiento para las máscaras de filtración (N95, FFP2, KN95 y similares) y las mascarillas quirúrgicas. Algunos de estos métodos se han adaptado para medir la presión en tejidos. También hay una nueva norma de la UE para tejidos guía europea CWA 17553:2020 similar a AFNOR SPEC S76-001). En general, los métodos de ensayo especifican el área de la sección transversal del material a ensayar, la velocidad del flujo de aire (o caudal volumétrico) a través del material y el método para medir la diferencia de presión.
Presiones diferenciales máximas permitidas para las máscaras de filtración y las mascarillas quirúrgicas e higiénicas según las normas americanas, europeas y chinas.
|
|
N95, FFP2, KN95 |
Mascarillas quirúrgicas |
Mascarillas higiénicas |
|
|
Inhalación |
Exhalación |
|||
|
EEUU |
|
|
|
|
|
NIOSH 42CFR8 |
343 Pa (85 L/min) |
245 Pa (85 L/min) |
|
|
|
ASTM F2100 Nivel I |
|
|
50 Pa/cm2 (245 Pa)* |
– |
|
ASTM F2100 Nivel II |
|
|
60 Pa/cm2 (294 Pa)* |
– |
|
ASTM F2100 Nivel III |
|
|
60 Pa/cm2 (294 Pa)* |
– |
|
Europa |
|
|
|
|
|
EN 149 |
70 Pa (30 L/min) 240 Pa (95 L/min) |
300 Pa (160 L/min) 300 Pa (160 L/min) |
|
|
|
EN 14683 Tipo I |
|
|
40 Pa/cm2 (196 Pa)* |
|
|
EN 14683 Tipo II |
|
|
40 Pa/cm2 (196 Pa)* |
|
|
EN 14683 Tipo IIR |
|
|
60 Pa/cm2 (294 Pa)* |
|
|
UNE 0064 |
|
|
|
< 60 Pa/cm2 |
|
CWA17553 |
|
|
|
≤ 70 Pa/cm2 |
|
China |
|
|
|
|
|
GB 2626 |
350 Pa (85 L/min) |
250 Pa (85 L/min) |
|
|
|
YY 0469 |
|
|
49 Pa/cm2 (240 Pa)* |
|
* Área de 4,9 cm2 y 8 L/min
La EN 149:2001+A1:2009 especifica criterios y métodos mínimos para medir la presión diferencial para las máscaras de filtración tipo FFP1, FFP2 y FFP3, requiriéndose ensayar 9 máscaras completas (~ 150 cm2 de superficie), cada una unida a una cabeza de maniquí. El flujo de aire puede ser cíclico o continuo. Si es continuo, el caudal de flujo de inhalación puede ser de 30 L/min ó 95 L/min (por ejemplo, velocidad del flujo de aire de 3,3 ó 10,6 cm/s) y para la exhalación el caudal de flujo exhalado debe ser de 160 L/min (velocidad del flujo de aire de 17,8 cm/s).
La EN 14683:2019+AC:2019 especifica la presión diferencial máxima para los tres tipos de mascarillas médicas / quirúrgicas. La prueba utiliza un caudal de 8 L/min a través de 4,9 cm2 del material de ensayo (velocidad del flujo de aire 27,2 cm/s).
La guía europea CWA 17553:2020 especifica que para el material utilizado para los cobertores faciales comunitarios, la presión diferencial debe ser <70 Pa/cm2 para una presión de vacío de 100 Pa. Alternativamente, la resistencia a la inhalación y exhalación debe ser < 240 Pa y < 300 Pa, respectivamente. Se citan tres normas para medir la presión diferencial, la EN 14683:2019+AC:2019, la EN 13274-3:2001 y la EN ISO 9237:1995.
Resistencia a las salpicaduras
La resistencia a las salpicaduras, según la definición de las normas ASTM, se refiere a la resistencia de las mascarillas a la penetración de las gotas de un fluido corporal expelido a gran velocidad, como por ejemplo, sangre. Esta resistencia es importante para los trabajadores de la salud que realizan procedimientos quirúrgicos o de emergencia empleando mascarillas, pero no tanto para el resto de los usuarios.
La ASTM F2100-20 establece tres niveles resistencia a las salpicaduras: un nivel 1 (resistencia ³ 80 mmHg, esto es, 10,7 kPa) para procedimientos y tareas que no involucran aerosoles y/o fluidos, un nivel 2 (resistencia ³ 120 mmHg, esto es, 16,0 kPa) para procedimientos que involucran niveles bajos o moderados de aerosoles y/o fluidos, y un nivel 3 (resistencia ³ 160 mmHg, esto es, 21,3 kPa) para procedimientos que involucran niveles altos de aerosoles y/o fluidos.
La norma EN 14583 para mascarillas quirúrgicas sólo establece requisitos de resistencia a las salpicaduras para mascarillas quirúrgicas tipo IIR (³ 16 kPa), pero no para las de tipo I y tipo II. La norma UNE 0064 y la norma CWA17553:2020 para mascarillas higiénicas y cobertores faciales comunitarios, respectivamente, y la norma EN 149:2001+A1:2009 para las máscaras de filtración tipo FFP1, FFP2 y FFP3 no establecen requisitos de resistencia a las salpicaduras.
Orden CSM/115/2021 del Ministerio de Consumo15,16,17
El Gobierno lanzó el 11 de febrero la Orden CSM/115/2021 para regular los requisitos de información y comercialización de las mascarillas higiénicas. En ella, se definen los criterios técnicos exigibles de filtración y respirabilidad, la exigencia de ser ensayadas por un laboratorio acreditado y los requisitos de información en el etiquetado que se deben cumplir. Además, se establece un sistema de vigilancia de mercado para retirar todas las mascarillas que incumplen con los nuevos cambios normativos.
A diferencia de la guía europea CWA 17553:2020 que establece una breve definición de cobertor facial comunitario la Orden CSM/115/2021 establece una definición de cobertor facial comunitario (mascarilla higiénica) muy larga y concreta:
- Todo aquel producto tanto reutilizable (que puede lavarse o higienizarse) como no reutilizable (de un solo uso), con o sin accesorios, diseñado para cubrir boca, nariz y mentón, dotado de un sistema de sujeción normalmente a la cabeza o a las orejas, cuyo uso previsto es minimizar la proyección de las secreciones respiratorias (incluidas las partículas aerosolizadas), que contienen saliva, esputos o secreciones respiratorias cuando el usuario habla, tose o estornuda, pudiendo también limitar la penetración de estas secreciones de origen externo (incluidas las partículas aerosolizadas) en el área nasal y bucal del usuario sin declarar la protección del usuario, siempre que no sea considerado producto sanitario, según se define en la Directiva 93/42/CEE del Consejo, de 14 de junio de 1993, relativa a los productos sanitarios o en el Reglamento UE/2017/745 del Parlamento Europeo y del Consejo, de 5 de abril de 2017, sobre los productos sanitarios, por el que se modifican la Directiva 2001/83/CE, el Reglamento (CE) º 178/2002 y el Reglamento (CE) n.º 1223/2009 y por el que se derogan las Directivas 90/385/CEE y 93/42/CEE del Consejo, ni Equipo de Protección Individual (EPI), según se define en el Reglamento UE/2016/425 del Parlamento Europeo y del Consejo, de 9 de marzo de 2016, relativo a los equipos de protección individual y por el que se deroga la Directiva 89/686/CEE del Consejo
También destacan en esta Orden CSM/115/2021 los siguientes aspectos:
- La inclusión de una definición de accesorio y filtro como respuesta a la evolución del mercado que está ofertando productos variados entre los que se encuentran, por ejemplo, las mascarillas con filtros, los cuales se utilizan a modo de consumibles, son intercambiables y pueden comercializarse separadamente, pero no pueden desvincularse del uso de las mascarillas higiénicas o cobertores faciales comunitarios:
- Accesorio: Producto de tipo consumible, sustituible o intercambiable, que puede comercializarse separadamente, destinado a su uso en mascarillas higiénicas o cobertores faciales comunitarios, con objeto de conferirles algún tipo de función, o bien cuyo uso tenga impacto en las características o propiedades relacionadas con su uso previsto
- Filtro: Material principal del que se compone la propia mascarilla higiénica que puede formar parte del propio cuerpo de la mascarilla, o bien, comercializarse como un tipo de accesorio según la definición anterior, destinado a su uso en mascarillas higiénicas o cobertores faciales comunitarios, cuyo fin previsto es la separación o deposición de partículas.
En el art. 4, apartado 7 se indica que los accesorios deberán adaptarse adecuadamente a la mascarilla higiénica o cobertor facial comunitario de forma que garanticen su función prevista. En el caso de filtros deberá asegurarse que estos cubren la mayor superficie posible de la mascarilla, y deben garantizar que no se dejan zonas por donde el aire inhalado/exhalado pueda pasar sin filtrar. Además, los filtros deben permitir la correcta respiración, teniendo en consideración sus características, así como el diseño concreto de la mascarilla higiénica. En cualquier caso, el conjunto mascarilla-filtro deberá cumplir con los requisitos establecidos en las normas o especificaciones técnicas que resulten de aplicación.
También indica en su art. 5, apartado 8, que las mascarillas higiénicas o cobertores faciales comunitarios deben estar diseñadas, fabricadas y confeccionadas de forma que garanticen las funciones adecuadas a su uso previsto. Para ello deberán tenerse en cuenta, como mínimo, la ausencia de defectos visibles, el correcto ajuste del producto tanto a la nariz como por debajo de la barbilla y a los laterales de la cara, la imposibilidad de desajuste accidental en las condiciones de uso previsibles, la inclusión de un sistema de sujeción a la cabeza suficientemente resistente para soportar la tensión de uso habitual sin romperse, o el hecho de tener las dimensiones adecuadas acordes a la talla de los usuarios para los que estén destinadas, de tal forma que maximice que el aire inhalado y exhalado pase a través del filtro y minimice las fugas por los laterales de la mascarilla
- Con respecto a las mascarillas higiénicas semitransparentes que facilitan la lectura labial y la visualización de las expresiones faciales, en su art. 4, apartado 7, se indica que en el caso de mascarillas que, por su función prevista dispongan de zonas compuestas por materiales que no permitan el paso del aire inhalado o exhalado, tales como las destinadas a permitir una correcta lectura labial y reconocimiento de toda la expresión facial, podrá admitirse que la eficacia de filtración de partículas no se refiere a dichas zonas o materiales, siempre que esta circunstancia esté justificada en razón de su función prevista y especificada con claridad en la etiqueta, y que pueda asegurarse que la función o finalidad de uso previsto de la mascarilla higiénica se sigue cumpliendo.
Los materiales de las mascarillas higiénicas o cobertores faciales comunitarios transparentes o con zonas transparentes destinadas a permitir una correcta lectura labial y reconocimiento de toda la expresión facial deberán ser suficientemente transparentes como para permitir una visión nítida de la superficie cubierta, garantizando la correcta visualización de labios y dientes, así como de toda la expresión facial, evitando efectos que puedan interferir en la comunicación como el empañamiento continuado de la zona transparente o la distorsión o reducción significativa del volumen de voz del usuario con la mascarilla puesta. En el etiquetado se deberá contemplar este detalle.
- Los laboratorios que realizan ensayos relativos a las mascarillas higiénicas o sus materiales deberán tener la competencia técnica y medios para poder realizar los ensayos, debiendo tener implantado, al menos para dichos ensayos, un sistema de acuerdo con la norma UNE-EN ISO/IEC 17025 «Requisitos generales para la competencia de los laboratorios de ensayo y calibración», y estar acreditado por la entidad nacional designada (en España ENAC).
- Las mascarillas higiénicas no disponen de marcado CE, pero deberán estar homologadas o fabricadas conforme a las nuevas especificaciones técnicas establecidas en esta Orden CSM/115/2021 (que engloba los criterios de la guía europea CWA 17553:2020 y de las normas UNE EN 0064 y UNE EN 0065). Gracias a la aprobación de la guía europea CWA 17553:2020 los cobertores faciales comunitarios (mascarillas higiénicas) se podrán vender en los 27 países de la Unión Europea.
- Las mascarillas higiénicas no pretenden ser sustitutivas de otros tipos de mascarillas presentes en el mercado antes de la pandemia de la COVID-19, como es el caso de las máscaras de filtración que son equipos de protección respiratoria y que como tal deben cumplir con la legislación sobre comercialización aplicable a los Equipos de Protección Individual (EPI). Tampoco pretenden ser sustitutivas de las mascarillas de uso médico o mascarillas quirúrgicas, que son productos sanitarios. Por ello, es la autoridad correspondiente, en cada caso, quien debe indicar qué tipo de mascarilla deben llevar las personas en cada situación concreta. Respecto a la posibilidad de que ahora existan mascarillas con diferentes niveles de prestaciones, tal y como se contempla en la guía europea CWA 17553:2020, serán en todo caso las autoridades sanitarias competentes quienes podrán indicar, si fuera necesario, cuáles son las aptas para cada situación concreta. Todo lo anterior se entenderá sin perjuicio de las obligaciones reguladas en la Ley 31/1995, de 8 de noviembre, de Prevención de Riesgos Laborales y en su normativa de desarrollo, en lo referente a su posible utilización en el ámbito laboral. Ante esta situación, es importante que se comunique al consumidor, tanto en el envase del producto, como en la documentación técnica adjunta, el nivel de filtración ofrecido. Conforme a lo establecido en la guía europea CW 17555:2020, las mascarillas con una eficacia de filtración ≥ 70%, no podrán denominarse mascarillas higiénicas, sino cobertores faciales comunitarios.
- En cuanto a las obligaciones de información al consumidor, la orden requiere información adicional con respecto al marcado estipulado en la guía europea CWA 17555:2020 con vistas a reforzar los requisitos de etiquetado, incidiendo sobre la veracidad de las características que indiquen información sobre lavados y pérdida de eficacia. Los datos del etiquetado no deberán inducir a error o engaño por medio de inscripciones, signos, anagramas o dibujos, ni contendrán indicaciones, sugerencias, formas de presentación o referencias a equivalencias con otro tipo de mascarillas, en especial a mascarillas quirúrgicas o a Equipos de Protección Individual (EPI), que puedan suponer confusión con otras categorías de productos, ni dejarán lugar a dudas respecto de la verdadera naturaleza del producto.
Referencias
- «Cronología de la respuesta de la OMS a la COVID-19», OMS, última actualización 29 de enero de 2021, https://www.who.int/es/news/item/29-06-2020-covidtimeline
- «Digan lo que digan», J. Domingo, https://cbrn.es/?p=1764
- «Et voilà, la mascarilla higiénica», J. Domingo, https://cbrn.es/?p=1781
- «Cuatro ministerios participan en la Especificación UNE para mascarillas higiénicas reutilizables», Presidencia de Gobierno, https://www.lamoncloa.gob.es/serviciosdeprensa/notasprensa/consumo/Paginas/2020/150420-mascarillas.aspx
- «Virus, dime, entras o sales», J. Domingo, https://cbrn.es/?p=1794
- «Mascarillas FFP2: ¿son «egoístas» como afirma Fernando Simón?», Alicia Cruz Acal, El Mundo, 30 de junio de 2020, https://www.elmundo.es/ciencia-y-salud/2020/06/30/5efb0935fdddff4d4b8b4573.html
- «Simón señala la mascarilla FFP3 como la «mejor para uno mismo»: precio, características y dónde comprarlas», elEconomista, 22 de enero de 2021, https://www.eleconomista.es/nacional/noticias/11007174/01/21/Simon-senala-la-mascarilla-FFP3-como-la-mejor-para-uno-mismo-precio-caracteristicas-y-donde-comprarlas.html
- «Sigue el caos de la mascarillas: ¿FFP2, FFP3,quirúrgicas o higiénicas?», Vozpópuli, 14 de febrero de 2021, https://www.vozpopuli.com/sanidad/caos-mascarillas-quirurgicas.html
- «¿Qué debes tener en cuenta al comprar una mascarilla?», Ministerio de consumo, https://www.mscbs.gob.es/en/profesionales/saludPublica/ccayes/alertasActual/nCov/documentos/030520_GUIA_COMPRA_MASCARILLAS.pdf
- «Ahora los ´expertos´ se caen del guindo», J. Domingo, https://cbrn.es/?p=1868
- «COVID-19: mask efficacy is dependent on both fabric and fit», S. Darby, K. Chulliyallipalil, M. Przyjalgowski, P. McGowan, S. Jeffers, A. Giltinan, L. Lewis, N. Smith & R. D. Sleator, Future Microbiol. (2021) 16(1), 5–11, https://www.futuremedicine.com/doi/pdf/10.2217/fmb-2020-0292
- «Experimental efficacy of the face shield and the mask against emitted and potentially received particles», J-M. Wendling, T. Fabacher, P-P. Pébaÿ, I. Cosperec & M. Rochoy, https://www.medrxiv.org/content/10.1101/2020.11.23.20237149v2.full.pdf
- «UNE-CWA 17553:2020 Cobertores faciales Guía de requisitos mínimos, métodos de ensayo y uso», UNE, Julio 2020.
- «Standards for Surgical N95 Filtering Facepiece Respirators and Surgical Masks: COVID-19», N95DECON, https://static1.squarespace.com/static/5e8126f89327941b9453eeef/t/5f2f458117f1700098c7c8c3/1596933505885/N95DECON_Respirator_Mask_Standards_Technical_Report_200803.pdf
- Orden CSM/115/2021, de 11 de febrero, por la que se establecen los requisitos de información y comercialización de mascarillas higiénicas del Ministerio de Consumo publicada en el BOE nº 37 de 12 de febrero de 2021
- «Normativa CWA 17553:2020 para homologar mascarillas higiénicas», Omologic, https://omologic.es/cwa-17553-2020-mascarillas-higienicas-homologacion/
- «Marcado ce mascarillas accesibles», Omologic, https://omologic.es/homologacion-mascarillas-accesibles-marcado-ce/